“医生,我以后是不是一点糖都不能吃了?”
这是许多新发糖友确诊后最关心、也最焦虑的问题。当被告知“要控糖”时,很多人第一反应就是彻底告别甜食,严苛节食。然而,控糖远不止“不吃糖”这么简单——从怎么吃主食、怎么运动,到如何监测、如何用药,新手路上处处是学问,也处处是容易踩的“雷区”。
人是铁,饭是钢,糖友也要好好吃饭。那么,饭到底该怎么吃?我们从第一个最常见的误区说起。
一、饮食篇:吃对顺序,选对食物
1、"只能吃杂粮,不能吃白米饭?"
“
粗细搭配才是黄金法则!
误区:认为控糖就必须完全告别白米饭、面条等主食。
真相:不是“是非题”而是“选择题”和“计算题”。杂粮富含膳食纤维,能延缓碳水化合物消化吸收,使血糖平稳上升。糖尿病患者应慎饮粥类,

杂粮与精制米面的最大区别在于膳食纤维含量。膳食纤维就像一道天然屏障,可以延缓碳水化合物在肠道内的消化吸收速度,使血糖平稳上升,避免像过山车一样骤升骤降。
正确做法
◆慎选粥类:尽量以杂粮饭代替粥。如确实想喝粥可选纯杂粮粥,并严格少放大米、小米,尤其不能放糯米,或选择麦片粥作为替代。
◆粗细搭配循序渐进:煮饭时放入一半以上的杂粮豆类。不习惯吃杂粮者可从三分之一或四分之一杂粮比例开始,逐步增加,找到自己能接受的平衡点
2、"吃饭顺序无关紧要?"
“
性价比最高的控糖技巧!
误区:只要控制总量,吃饭顺序不影响血糖。
真相:科学的进食顺序能显著平稳餐后血糖。
先摄入的汤水和蔬菜中的膳食纤维会在肠道内形成网状结构,随后摄入的蛋白质会进一步延缓胃排空。当主食中的碳水化合物最后进入肠道时,其消化吸收速度明显减缓,从而产生"天然缓释"效果。
正确做法
◆科学顺序:汤→蔬菜→蛋白质(肉/蛋/豆)→主食
◆科学原理:前序食物形成的"纤维+蛋白"网络极大减缓碳水化合物吸收速度
3、"不能吃水果?"
“
关键在于选择和时间!
误区:所有水果都会让血糖飙升,应该完全避免。
真相:水果富含维生素和矿物质,关键在于“吃什么”、“吃多少”和“什么时候吃”

正确做法
◆把握时机:两餐之间作为加餐,切忌餐后立即食用
◆选低GI水果:优先选择蓝莓、柚子、苹果、梨等
◆禁果汁:榨汁破坏纤维,留下大量糖分,升糖速度快
对于新发糖尿病患者而言,控糖初期的“试错”过程至关重要。iCGM就像一位24小时在线的“饮食侦探”,它不仅能揭示不同食物对个人血糖的独特影响,建立个人饮食“红绿灯”;还能让“餐一”、“餐二”的血糖波动可视化,验证饮食策略是否真正起效,在血糖出现不良趋势时,能及时提醒,尽早干预避免血糖持续失控。
医生常会建议新发糖友在第一个月佩戴iCGM,并要求详细记录三餐饮食。这份包含完整血糖波动的“饮食日记”,在复诊时就成了医生评估病情、制定个性化方案的“精准作业”。通过对比初次与第二次使用iCGM的数据,患者不仅能直观看到自己在“怎么吃”上的进步,更能逐步建立起对自身血糖规律的深刻认知,实现更自主、更自信的饮食管理。
iCGM图谱的核心观察指标:
餐后血糖曲线
观察餐后1-2小时的血糖峰值(建议控制在<10.0 mmol/L)
血糖波动幅度
从餐前到餐后的血糖升高幅度(最好<2.2-3.3 mmol/L)
高血糖持续时间
血糖高于目标范围的时间(TIR)
案
例
解
析

吃一碗南瓜汤+半根玉米+半个粗粮馒头+一勺西红柿炒蛋+一份生菜。自认为非常健康,但餐后血糖飙升到10。
识别陷阱
南瓜淀粉含量高,属于中高GI食物,做成汤羹更易吸收;进食顺序可能不合理
解决对策
优化碳水来源和量;增加优质蛋白质和非淀粉类蔬菜;改正进食顺序;注意烹饪方式
二、运动篇:科学运动,避免风险
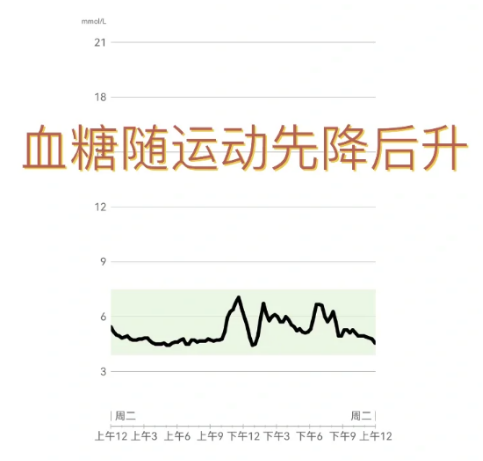
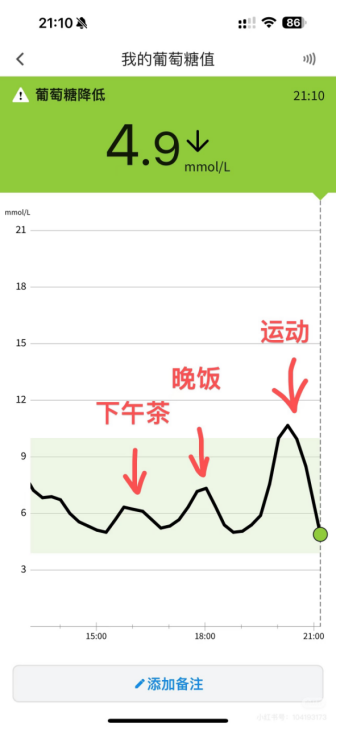
4、 "运动强度越大、时间越长越好?"
“
过犹不及,运动是一把“双刃剑”
误区:认为运动强度越大、时间越长,降糖效果越好。
真相:高强度运动可能先升糖,甚至诱发酮症。过量运动还会显著增加延迟性低血糖的风险。
正确做法
◆中等强度为佳:持之以恒的中等强度运动远胜于偶尔一次的剧烈猛练。
◆控制时长:并非时间越长越好,避免过度消耗。
5、所有类型的运动对血糖的影响都一样?"
“
认识运动的双重价值
误区:认为不管做什么运动,对血糖的效果都相同
真相:不同类型的运动对血糖的影响机制和效果截然不同。有氧运动主要消耗血糖和脂肪,能有效降低餐后血糖;抗阻运动:提高基础代谢率和胰岛素敏感性,降糖效果更持久
正确做法
◆有氧与抗阻结合:建议每周进行有氧运动的同时,穿插2-3次抗阻训练
◆运动后适量补充蛋白质+碳水化合物
6、"运动随时都可以做?"
“
选择时机很重要!
误区:只要有时间就可以运动,不考虑身体状态。
真相:在不合适的时间运动,非但无益,甚至可能引发危及生命的严重后果。
运动时机的选择至关重要,关系到药物作用峰值、食物消化吸收和体内激素水平的复杂平衡。在药物作用高峰时空腹运动,会叠加降糖效果,极易引发危险的低血糖。而在血糖过高时运动,由于胰岛素严重不足,身体无法有效利用血糖,反而可能因应激反应使血糖进一步升高。
正确做法
◆把握黄金时间:餐后1小时开始运动是较为理想的选择
◆运动前必测血糖:这是保证运动安全的铁律
◆识别危险信号:避免在药物作用高峰时空腹运动,血糖过高时应禁止运动
运动是把“双刃剑”,如何确保其利避其害?iCGM可以扮演您的“安全运动教练”。
◆制定安全运动决策:运动前查看实时血糖与趋势箭头,判断是否适宜运动
◆可视化运动影响:清晰对比有氧、抗阻等不同运动后的血糖曲线变化
◆精准进行营养补充:根据血糖趋势在运动前、中、后适时适量加餐
◆预警延迟低血糖:严密监控运动后数小时的血糖趋势,及时预防风险
iCGM图谱的核心观察指标:
运动前血糖水平及趋势箭头
决定运动的安全性和是否需要加餐
运动中及运动后血糖曲线
观察血糖是急剧下降、先升后降还是平稳
夜间血糖曲线
重点监控运动当晚的血糖,预防延迟性低血糖
案
例
解
析

进行激烈篮球赛1小时后,感觉非常累,运动后1小时血糖高达14.2mmol/L。
科学解析
高强度运动(如冲刺、举重、激烈球赛)主要依赖无氧代谢系统供能,这会触发身体的升糖激素机制,从而导致运动后血糖不降反升。“非常累”的感觉恰恰是运动强度过高、体内产生大量代谢产物的信号。
解决对策
优先选择中等强度持续运动;运动后可适量补充蛋白质与碳水;尝试先进行有氧运动再进行抗阻训练。
三、用药监测篇:坚持治疗,科学管理
7、"血糖降下来就可以停药?"
“
血糖下降≠糖尿病治愈,药物是 “控糖支撑” 而非 “临时工具”!
误区:血糖正常就代表糖尿病治愈,可以停药。
真相:血糖正常是药物作用非疾病已痊愈。任何情况下,减药或停药的前提都是 医生根据血糖、胰岛功能、并发症风险等综合评估,患者切勿自行停药。
正确做法
◆遵医嘱用药:任何减药或停药都需医生综合评估
◆持续监测:即使血糖稳定,也要定期监测
8、只关注高血糖,忽视低血糖?"
“
血糖尿病管理的核心是 “平稳控糖”,而非 “只降不防低”!
误区:只要血糖不高就万事大吉,低血糖不必太过担心
真相:高血糖的危害多为长期累积性(如数年或数十年后引发肾病、眼底病变等),而低血糖的危害是即时性、爆发性的,严重时可在数分钟至数小时内导致不可逆损伤
正确做法
◆识别症状:学会识别低血糖的早期信号
◆预防为主:规律进食,合理用药避免低血糖发生

药物治疗是控糖的基石,但如何评估其效果并确保安全?iCGM提供的连续、全面的血糖数据,如同一位专业的“用药管理顾问”。它能揭示隐藏的血糖模式(如未被发现的夜间低血糖),客观评估药物是否按时起效、作用时长是否足够,为医生调整用药方案提供精确的数据支持。
iCGM图谱的核心观察指标:
全天血糖曲线
识别整体控制水平和波动幅度
特定时间段的血糖模式
如空腹、餐后、睡前、夜间凌晨
血糖在目标范围内时间(TIR)
直接评估治疗方案有效性的金标准(>90%)
低血糖事件及其发生时间
精准定位低血糖风险时段
案
例
解
析

药物导致的隐匿性低血糖
平时只测空腹和晚餐后血糖,感觉“控制得挺好”,但近期常感乏力、头晕
科学解析
夜间低血糖:晚餐后血糖是好的,但如果晚餐前服用的药物或注射的胰岛素剂量过强,或者晚餐吃得较少,可能导致夜间(特别是凌晨2-4点)发生低血糖。传统指尖血糖监测只能捕捉瞬间血糖值,很容易错过夜间低血糖等隐匿性问题。
解决对策
iCGM可以完整记录夜间血糖曲线,发现传统监测无法捕捉的低血糖事件。通过这些数据,全面监测绘制个性化“血糖图谱”,与医生共同调整用药剂量和时间,调整生活方式,消除安全隐患。
控糖之路没有捷径,但一定有科学的方法。避开这些常见误区,掌握正确的饮食、运动和监测方法,就能让控糖事半功倍。记住:控糖不是一朝一夕的事,而是需要长期坚持的生活方式改变。