内地的老龄化程度和速度虽然不如香港严重,但由于人口基数大、腹地辽阔、经济水平差异大等,老龄化带来的问题会更加复杂且严峻。在此背景下,国内对于基层医疗的改革早已提上日程,近年来提出的“基层医疗卫生服务体系”建设方向与香港地区“以预防为主、社区为本”的理念一致。

来源:诊锁界
编辑:北玄
封面来源:pixabay
在全球老龄化浪潮与慢性病负担激增的背景下,医疗体系改革已成为发达经济体的共同课题。
中国香港正面临人口结构变化和疾病谱变化的挑战。80岁及以上老者预计到2040年将接近99万,慢性病患者数量持续增加,特别是高血压、高血糖和高胆固醇等“三高”疾病。这些变化导致医疗系统服务需求激增,现有医疗体系效率低下,专科门诊轮候时间过长,不同层级医疗护理服务之间缺乏协调,社区护理服务供应不足。
2022年,香港特区政府发布的《基层医疗健康蓝图》,以系统性思维重塑医疗资源配置逻辑,从“以医院为中心”转向“预防优先、社区为本”的治理模式,不仅为香港应对人口结构挑战提供解决方案,更为中国内地基层医疗改革提供了可借鉴的样本。
香港是全球人均寿命最长地区,为长寿之都。世界银行统计数据显示,香港人口出生时平均预期寿命已连续8年位居世界首位。男性的平均预期寿命从1986年的74.1岁,大幅增至2020年的82.9岁,女性的平均寿命亦从1986年的79.4岁,增至2020年的88.0岁。
而香港的出生率和总和生育率近年来呈现下降趋势,根据香港特别行政区政府统计处的初步估计,2024年的出生率预计将继续维持在较低水平,可能在6.3‰左右;2023年的总和生育率约为1.02,远低于维持人口稳定所需的2.1。(总和生育率是指一个女性在生育年龄期间平均生育的子女数量。)上述数据都揭示出香港的老龄化不可逆转的趋势,在2021至2030年的十年间,香港将面临历史上最快的人口老化速度,65岁及以上人口的年均增长率将增至4.0%。到2039年,65岁及以上人口将由2021年的150万占总人口的20%上升至252万,占总人口的31%;80岁及以上的比例将增至2039年的93万,占总人口的11.5%。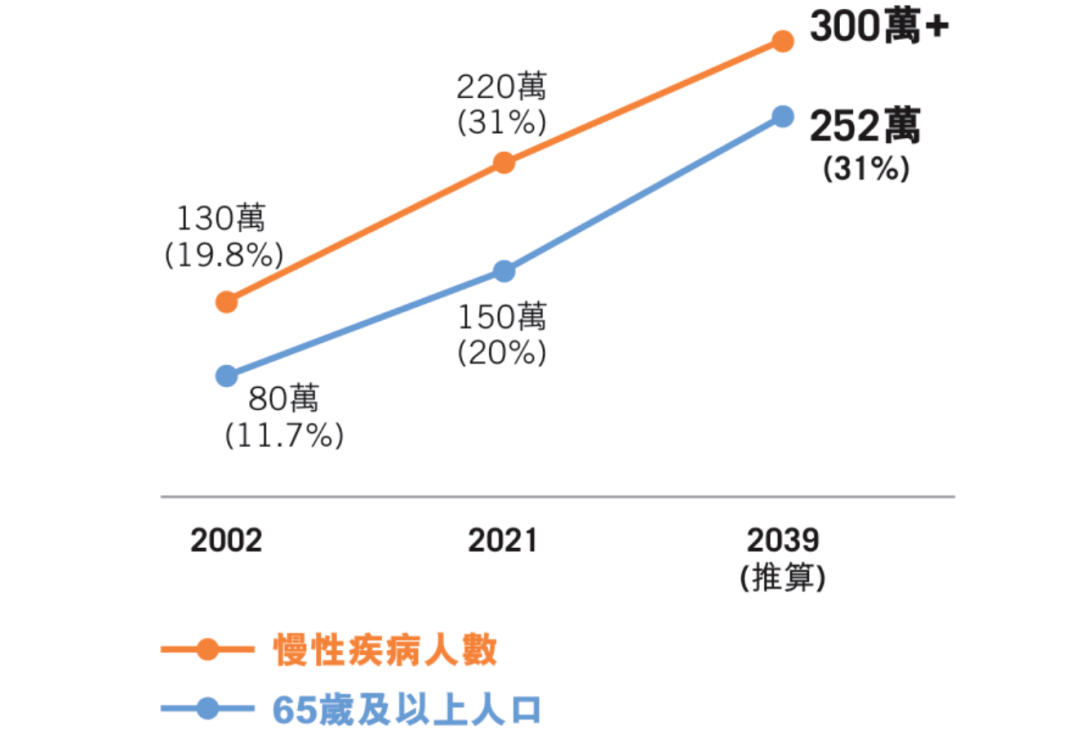
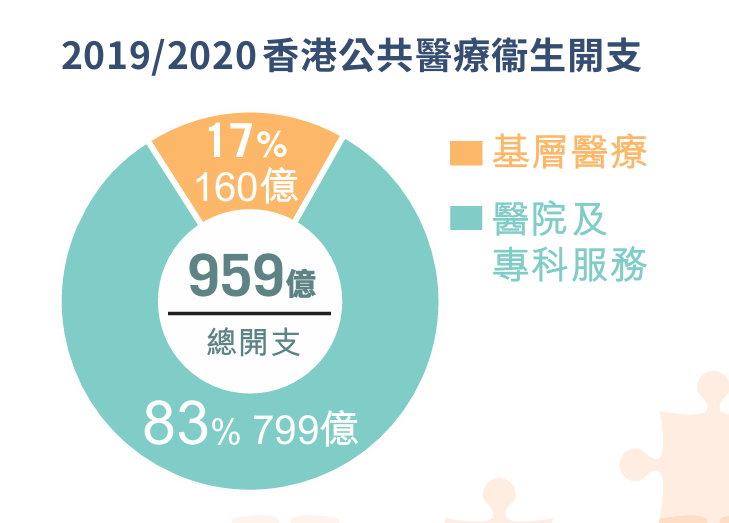
随着人口老龄化,慢性疾病患者的比例也在不断增加。2020-2021年度,患有慢性疾病的人口比例为31%(约220万),其中65岁及以上的人口占47%。预计到2039年,慢性疾病患者人数将达到300万。更严峻的是,未确诊患者可能为已确诊人数的两倍,冰山一角下潜藏更大的危机。慢性病患者,尤其是患有糖尿病和高血压的患者,其并发症导致的住院需求显著增加。2019年,65岁及以上长者占总人口的18%,但其住院日次和急症室入院人次却占总数的约一半。在专科门诊中,约82%的患者患有糖尿病或高血压,且每三个患者中就有一个患有并发症,其人均医疗成本也较没有并发症的患者高两倍。而香港医疗体系过于依赖公营医院医疗资源,且长期集中于专科和医院服务,占公共医疗开支的83%,而基层医疗仅占17%。这种“重治疗、轻预防”的模式导致慢性病管理不足,加剧医疗成本上升。如果不进行改革,公立医院服务将因慢性病并发症导致的住院需求而持续超负荷,预计到2030年,医疗开支占GDP的比例将从2019年的6.7%进一步攀升57%,即达到GDP的10.49%左右,这将对香港的医疗系统和社会经济带来不可持续的压力。基层医疗专业人员的短缺以及分布不平衡也导致公营医疗机构的压力增大。香港每千人中只有两名医生,人均医生比例远低于新加坡、德国、法国、瑞典等先进经济体。香港食物及卫生局数据显示,2030年香港或将出现约1,610名医生短缺,2040年更有可能缺近2并且医疗人员主要集中在私营机构,占基层医疗健康总开支的约75%,占医生门诊诊症服务的68%。若此刻不解决相关问题,情况将愈趋严重。加之新冠疫情的出现,基层医疗在疾病筛查、疫苗接种和慢性病患者管理中的薄弱环节凸显,社区缺乏有效协调机制,难以快速响应突发公共卫生事件,也让香港多年来过度倚重公营医院第二和第三层体系的后遗症日渐明显,加速了政策制定者的改革决心。香港特区政府医务卫生局局长卢宠茂表示,面对人口老化、慢性疾病日益普遍所带来的压力,单凭增加公共医疗卫生开支资助公立医院应付不断增加的医疗需求并非持续之道。因此,香港需要对医疗系统进行系统性改革,将焦点从治疗转向预防疾病,扭转现时“重治疗、轻预防”的医疗体制和观念。
系统性重构:香港如何破局?
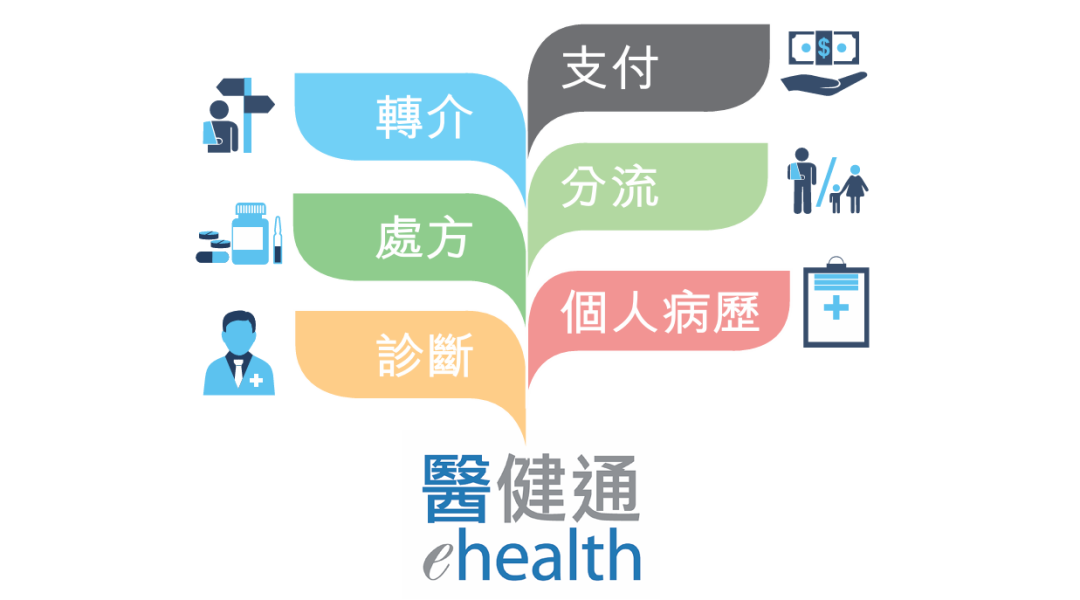
为平衡医疗资源和压力过度集中在公立医院的情况,应对伴随人口老化及慢性疾病病患率上升而带来的挑战,香港特区政府于2022年19日公布《基层医疗健康蓝图》(以下简称“蓝图”),提出五大基层医疗健康改革方向,包括建立社区基层医疗系统、加强基层医疗服务管理、整合基层医疗健康资源、规划基层医疗人手、改善数据互通及健康监测。《蓝图》明确在全港各地区逐步建立地区康健中心,作为社区医疗健康服务的核心。这些中心整合家庭医生、中医师、物理治疗师等跨专业团队,提供综合的基层医疗服务,包括健康评估、慢性病筛查及康复服务。例如,中风患者在公立医院完成急性期治疗后,可通过康健中心转介至社区诊所进行长期康复管理,形成“医院-社区”无缝衔接。同时,强化家庭医生制度,推行“一人一家庭医生”模式,通过《基层医疗名册》规范服务标准,鼓励市民优先选择社区医生,减少对专科的依赖。为加强公私协作,香港设置策略采购统筹处,以“按绩效付费”模式购买私营服务。扩大长者医疗券适用范围至私营机构的慢性病筛查(如眼底检查、肾功能评估),通过共付额机制引导资源投向预防性服务;实施慢性疾病共同治理计划,市民在私营诊所进行糖尿病、高血压筛查可获得政府补贴,确诊后由家庭医生持续管理,重症转介至专科。截至2024年8月7日,已有约56,000名市民参加该计划。中医药在慢性病调理中的优势被政策认可。地区康健中心引入针灸治疗肌肉骨骼疾病,中医诊所暨教研中心提供政府资助的门诊服务,中医门诊次均补贴从80港元提至150港元,推动服务标准化。2025年启用的香港中医医院,将探索中西医协作模式。2023年中医服务在医疗券计划中的申领金额达11.41亿港元,较2019年增长270%,位列第二,显示其基层渗透力。建立一个可持续发展的医疗健康系统,需要不同基层医疗专业人员互相配合。香港通过修订《医生注册条例》,允许符合条件的内地及海外医生在港执业,重点补充基层岗位;放宽物理治疗师、职业治疗师等辅助医疗人员的执业限制,允许其免转介直接服务患者;优化家庭医生培训体系,计划到2030年将家庭医生占全科医生的比例从40%提升至60%,构建“以患者为中心”的协作网络。同时,升级后的“医健通”系统打破数据壁垒,整合电子健康档案、服务预约和药品管理功能。医生可实时调取患者全周期健康数据,减少重复检查;AI技术则用于慢性病风险预测,例如通过算法识别糖尿病高危人群并提前干预。此举使家庭医生可实时调取患者跨机构诊疗记录,重复检查率预计下降30%。值得一提的是,2024年7月15日,香港特区政府正式宣布在医务卫生局(医卫局)辖下成立基层医疗署,标志着香港在提升基层医疗服务水平方面迈出了重要一步。其主要职责包括管理基层医疗健康服务的提供、标准制定、质素保证及基层医疗专业人员的培训,并透过策略采购统筹处,以策略采购的方式规划基层医疗健康服务及分配资源。对内地基层医疗改革的启示
国家统计局数据显示,2024年60岁及以上人口3.1亿人,占全国人口的22.0%,其中65岁及以上人口2.2亿人,占全国人口的15.6%。上述数据意味着,人口老龄化进一步深化,老龄化进程已进入最快时期,预计2035年前后会有4亿老人,占比30%以上,到世纪中叶,会有5亿以上老人,比例超过40%。内地的老龄化程度和速度虽然不如香港严重,但由于人口基数大、腹地辽阔、经济水平差异大等,老龄化带来的问题会更加复杂且严峻。在此背景下,国内对于基层医疗的改革早已提上日程,近年来提出的“基层医疗卫生服务体系”建设方向与香港地区“以预防为主、社区为本”的理念一致。香港的改革路径并非简单修补,《基层医疗健康蓝图》以系统性思维重塑医疗资源配置逻辑,从“以医院为中心”转向“预防优先、社区为本”的治理模式,将预防医学真正嵌入社区毛细血管,不仅为香港应对人口结构挑战提供解决方案,更为内地基层医疗改革提供了可借鉴的样本。香港医疗体系长期面临“碎片化”难题,基层医疗资源由医管局、卫生署、社会福利署等多部门分管,协调成本高,公营系统负担过重,慢性病管理缺乏统一标准。例如,长者医疗券计划由卫生署管理,地区康健中心由医管局运营,跨部门协作常因权责不清而停滞。基层医疗署通过垂直统筹权,将政策制定、资源分配和服务监管集中化,打破行政壁垒,不仅重构了香港基层医疗的治理逻辑,更为内地探索分级诊疗制度提供了制度性参考。内地基层医疗涉及卫健、医保、民政等多部门,政策协同难度大,可参考香港模式在省级层面设立“基层医疗管理局”,赋予其资源调配、标准制定和绩效考核权,破解“政出多门”困局。当前内地民营医疗机构与公营体系尚未形成有效互补,陷入“一管就死、一放就乱”的怪圈。香港的策略采购模式表明,可探索“策略采购”模式,通过购买服务、设定质量门槛、动态监管与退出机制,引导私营机构补位而非替代公营体系。例如,将社区糖尿病管理外包给达标民营机构,按患者健康指标改善程度支付费用;发挥中医药在治未病和康复中的优势,推动中医馆与社区卫生服务中心深度合作,形成“西医急症+中医调理”的服务闭环。内地医疗数据分散在各级医院和基层机构,难以支持分级诊疗,需加快省级健康信息平台建设,借鉴香港“医健通”经验,强制要求公立医院与社区卫生服务中心数据互联,打通医院、社区、家庭数据链,为分级诊疗提供技术支撑,并对接医保结算系统,形成“防—治—管”闭环。
我们可以看到,香港《基层医疗健康蓝图》的核心价值在于通过制度设计将“预防为主”从口号转化为可操作的行动体系,主要依赖社区网络的物理覆盖、公私协作的利益平衡、数据驱动的精准管理三个支点。对内地而言,需警惕“硬件先行、软件滞后”的陷阱——社区卫生服务中心的遍地开花并不等同于体系重构,更重要的是建立一套激发系统效率的制度引擎,比如配套支付方式改革、人才激励机制、患者信任建立等,才能真正实现医疗重心下沉,让中国基层医疗改革既有广度又有深度,进而让“健康中国”从愿景照进现实。
过去10年,医改方向逐渐明朗,基层医疗发展从无序走向有序,2025年医疗健康的“寒武纪“即将爆发,新模式、新技术、新产品涌动而来,基层医疗如何抓住这场浪潮?
2025年3月26日-28日,由诊锁界举办的2025第6届中国诊博会暨美好基层医疗生态合作大会,将聚焦政府、医疗机构、医疗产业、患者/消费者、医疗从业者、支付方六大维度,共同探索推动基层医疗生态建设的创新路径和合作机遇。
/ END /