“听说息肉会癌变,这是真的吗?”

在消化内科门诊,这样的对话每天都在上演。肠道息肉,这个看似不起眼的“小肉疙瘩”,却可能是潜伏在身体里的“定时炸弹”。
▌据统计,约80%的肠癌由肠道息肉演变而来,而从息肉到癌变,可能仅需5-10年!

更可怕的是,早期息肉往往无症状,一旦出现便血、腹痛,可能已错过最佳治疗时机。
🆘
癌变的“温床”如何形成?
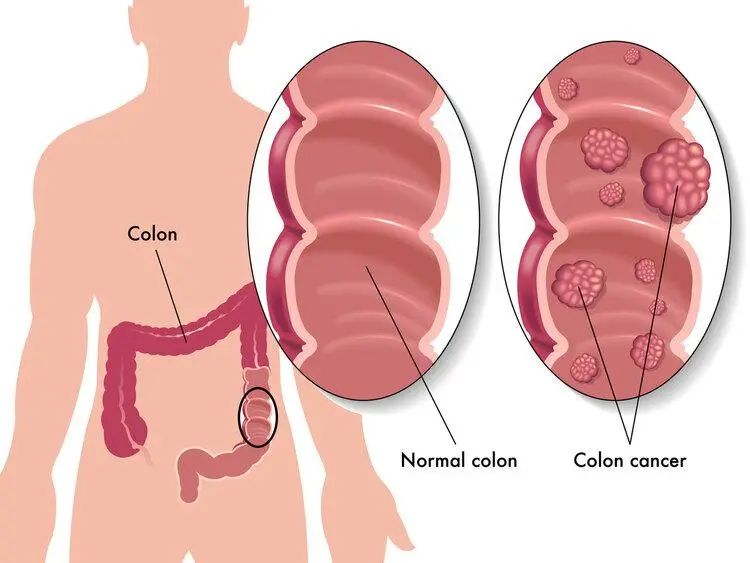
肠道息肉是肠道黏膜表面突出的异常组织,可分为:增生性息肉(良性)、炎性息肉(炎症刺激)和腺瘤性息肉(癌变风险高)。
腺瘤性息肉是肠癌的“近亲”,其癌变率高达5%-10%,且随时间推移风险递增。
高发人群
⇨年龄≥45岁:息肉发生率随年龄增长显著升高。
⇨家族史:若直系亲属有肠癌病史,风险增加2-3倍。
⇨不良生活习惯:长期高脂饮食、久坐不动、吸烟酗酒。
⇨肠道疾病:溃疡性结肠炎、克罗恩病等炎症性肠病。
👉癌变三步曲
⇨息肉阶段:直径<1cm的息肉癌变风险低,但>2cm的息肉癌变率飙升至40%。
⇨早期癌变:息肉表面出现不典型增生,可能伴随便血、排便习惯改变。
⇨进展期肠癌:肿瘤侵犯肠壁,出现腹痛、肠梗阻,甚至转移至肝、肺。
▌早期肠癌5年生存率>90%,而晚期肠癌仅14%,而中国每年新发肠癌约52万例,居恶性肿瘤第二位,死亡率居第四位。


如何拦截“癌变列车”
✅早筛是关键
✅术后管理不可忽视
⇨定期复查:切除息肉后需按医生建议定期复查,监测是否复发或新发息肉。病例分享
52岁的张先生,因长期便秘、便血就诊,结肠镜检查发现一枚直径2.5cm的腺瘤性息肉,病理提示高级别上皮内瘤变(癌前病变)。
▌治疗过程:
①内镜下切除:通过结肠镜完整切除息肉。
②病理分析:确认切除边缘无癌细胞残留。✅结果:术后5年复查,张先生肠道未再发现息肉,且整体健康状况显著改善。
医生提醒:这些误区要避开!
↓↓↓↓
❌误区1:息肉不痛不痒,不用管?
真相:腺瘤性息肉可能无症状,但癌变风险持续存在。
❌误区2:切除后就不会再长?
真相:息肉可能复发,需定期复查。
❌误区3:肠镜太痛苦,不如等有症状再查?
真相:早期息肉可内镜切除,痛苦小且效果好。
①饮食调整:增加膳食纤维,多吃蔬菜、水果、全谷物;少吃红肉及加工肉类(如香肠、培根、午餐肉)。
②运动习惯:每周150分钟中高强度运动,如快走、游泳、骑行。
③戒烟限酒:抽烟酗酒会显著增加息肉及癌变风险。
肠道息肉并非“不治之症”
但若忽视它,可能成为肠癌的“导火索”
早筛查、早治疗、早预防
是守护肠道健康的三大法宝

2025年4月15日—4月21日
是第31个全国肿瘤防治宣传周
肿瘤早已不是绝症
只是一种慢性病
...


预约体检