前两天,同学聚会了。
每次都是氛围组的女团支书这次却没有到场。
因为确诊了乳腺癌,她被切除了双侧乳房。
才刚31岁就没有了双侧乳房?
在场的女同学都倒吸一口凉气。
作为一名医疗健康相关的工作者,这种事情已经不是第一次听说了,可当发生在自己身边时,还是觉得万分惋惜。女团支书那么漂亮,身材傲人,是男生中当之无愧的女神。除了外貌上的影响,对她心理上的打击又有多大呢?
我经常和身边人说起关于乳腺癌的早诊早治问题,因为BRCA这个基因,有害突变的致病命中率实在是太高了。

1990年,研究者发现了一种直接与遗传性乳腺癌有关的基因,命名为乳腺癌1号基因,英文简称BRCA1。1994年,又发现另外一种与乳腺癌有关的基因,称为BRCA2。
BRCA 1/2是两种具有抑制恶性肿瘤发生的优良基因,也为“抑癌基因”,抑癌基因在细胞损伤修复、正常生长方面有重要作用,可以抑制细胞无限制生长,大家熟知的P53基因也属于抑癌基因。如果BRCA1/2基因的结构发生了某些改变,即基因突变,那么它抑制肿瘤发生的功能就会受影响。
BRCA1/2突变有数百种,主要与遗传性乳腺癌和卵巢癌有关。研究表明,5%~10%的乳腺癌患者具有明确的遗传基因突变,称之为遗传性乳腺癌(hereditary breast cancer,HBC),其中BRCA1基因突变占30-35%,BRCA2基因突变占20-25%。
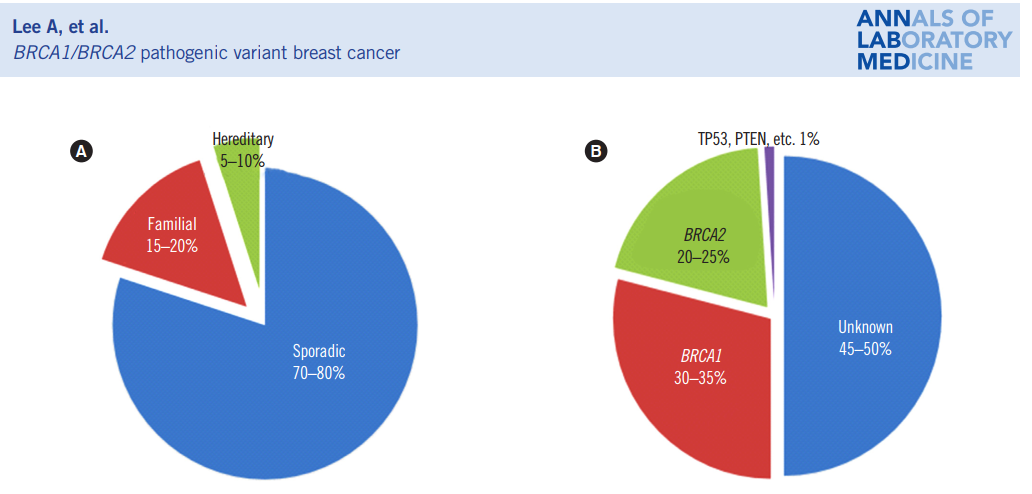
携带BRCA1/2基因突变的女性不仅乳腺癌发病风险增加,其他如卵巢癌、输卵管癌、胰腺癌、胃肠癌及黑素瘤等发病风险也增加,而男性罹患乳腺癌、前列腺癌风险也会增加。
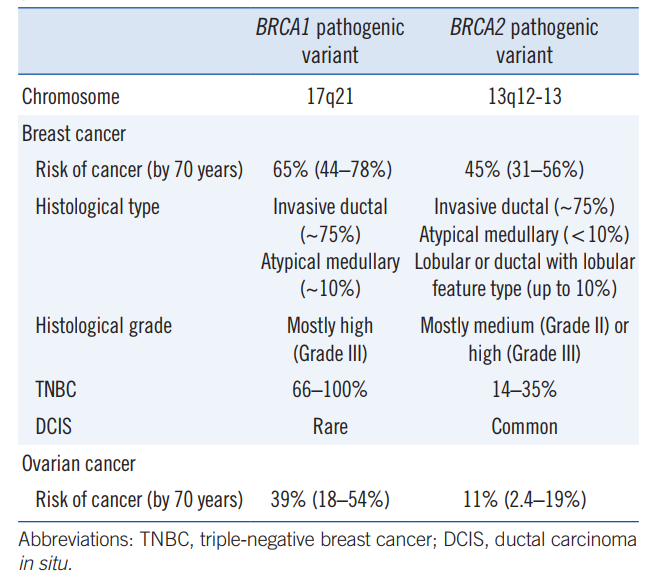
BRCA1基因突变者,患乳腺癌的风险平均65%(44%-78%),常常发病年龄小;患卵巢癌风险是39%(18%-54%);
BRCA2基因突变者,患乳腺癌的风险是45%(31%-56%),患卵巢癌风险是11%(2.4%-19%)。
与普通妇女比,患癌几率明显增加。
因此,BRCA1/2基因是评估乳腺癌、卵巢癌和其他相关癌症发病风险的重要生物标志物,也是影响患者个体化治疗方案选择的生物标志物,所以BRCA检测具有重要的临床意义。
实际上BRCA并不是每个人都需要做检测,检测也是有适应人群的,小编总结如下:
①家族成员中,有已知的BRCA1/2基因致病性突变的患者。
②有乳腺癌家族史人群,特别是母亲、姐妹患乳腺癌,且在绝经前发病者,具有高度的危险性。
③乳腺癌(任意年龄),并且至少2位近亲在任何年龄患乳腺癌和(或)卵巢上皮癌、输卵管癌、原发性腹膜癌;1位男性近亲患乳腺癌;患者合并有卵巢上皮癌/输卵管癌/原发性腹膜癌的既往史。
④乳腺癌患者,发病年龄≤50岁,并且患者存在至少两处原发性乳腺癌病灶,或者至少1位近亲患乳腺癌,发病年龄≤50岁,或至少1位近亲患卵巢上皮癌/输卵管癌/原发性腹膜癌(任意年龄)。
⑤男性乳腺癌患者。
⑥初潮小于12岁或闭经迟于55岁人群,初潮年龄越小、闭经越晚,罹患乳腺癌的可能性越高。
⑦生育年龄(第一胎)过晚,一般认为第一胎(足月)超过 35岁,每超过1年发病危险性大约增加5%,另外未产妇女发病危险性相当于 34岁女性。
⑧身高过高和肥胖人群。
⑨长期服用避孕药人群。
⑩长期、高频次、大量暴露于电离辐射之下者或短期多次进行胸部透视或胸片检查人群。
通过进行BRCA基因检测,可以确定是否具有遗传性,防患于未然。对于确定存在BRCA突变基因的人群,基因检测还可以指导治疗,个体化靶向治疗方案还能给患者带来更多生存获益。
那么问题来了,基因检测这个听起来十分“高大上”的检测手段,在哪里可以做?会不会很麻烦?
实际上,爱康集团已经引入了BRCA基因检测,网上下单后即可进行预约,仅需1管血液或1口唾液即可知晓乳腺癌患病风险及早筛年龄。
安吉丽娜·朱莉同款,
不论男性女性,只需一次检测,
便可终生解读乳腺癌患病风险。
BRCA基因检测呵护您的乳腺健康!
原价1198元,
女王限时福利仅需599元,

预防和控制癌症的关键在于“三早”,也就是早发现、早诊断、早治疗。定期的自我查体和专科检查非常重要,发现异常情况要及时到专科门诊就诊,根据专业医师的指导进行相应的处理。
总之,希望我们离癌症,越来越远。

已同步到看一看
写下你的想法