有些人的肠道里
会长出一两颗甚至一小撮“小蘑菇”
这种“小蘑菇”就是肠息肉
息肉的“息”
其实就是多余的意思
这种在肠道内表面粘膜上多出来的赘生物
是肠粘膜表面向肠腔突出的隆起性病变
1
近日,《英国医学杂志》发表一项研究:家人有肠息肉,直系亲属患结直肠癌风险也会增高。
美国哈佛大学和瑞典卡罗琳斯卡医学院的研究团队发现,结直肠息肉家族史对结直肠癌也有非常重要的预警作用。
研究发现,有息肉家族史或结直肠癌家族史的人,比没有这些家族史的人更易罹患结直肠癌,而且患息肉或结直肠癌的亲属越多、亲属确诊息肉或结直肠癌时越年轻,其自身患结直肠癌特别是早发型结直肠癌(确诊年龄<50岁)的风险越高。
特别值得注意的是,即便没有结直肠癌家族史这样明确的危险因素,只要有1位亲属患息肉,结直肠癌发病风险就会比没有息肉家族史的人高43%;如果有≥2位亲属患息肉,结直肠癌风险会进一步升高(79%)。
重庆大学附属肿瘤医院胃肠肿瘤中心副主任医师何苗表示,上述研究结果与临床中观测到的情况比较吻合,通过肠息肉来评估结直肠癌发病风险是比较科学的。因为肠息肉,特别是腺瘤性息肉实际上是结直肠癌的癌前病变。
2
我们可以把肠息肉大致分为两大类:肿瘤性息肉、非肿瘤性息肉。
肿瘤性息肉,主要指腺瘤性息肉和息肉病,在理论上只要有足够的时间,终有一天会癌变。
而非肿瘤性息肉(主要是炎性息肉、增生性息肉、幼年性息肉等),一般不会癌变,但也不是100%不会癌变,如果这种息肉长得比较大、时间比较久,也有变成肿瘤性息肉的可能。
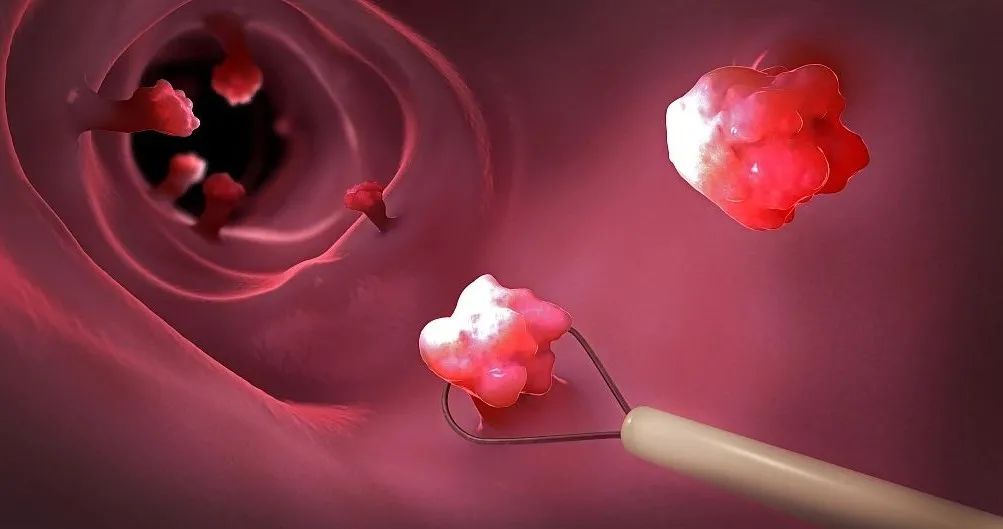
大肠息肉作为一种常见病,70%以上为腺瘤性息肉,且医学界早已有明确的定论:80-95%的大肠癌(包括直肠癌、结肠癌),是由大肠腺瘤性息肉演变而来的。
前不久一条#超9成大肠癌源于息肉癌变#的消息更是再次登上微博热搜,人民网发博称,“近日,由江苏省第二中医院发明的试剂检测盒,有效提高了大肠癌的早期发现率和有效治疗率。专家介绍,大肠癌已经成为我国发病率和死亡率排名第三的恶性肿瘤,九成以上大肠癌源于息肉癌变。”
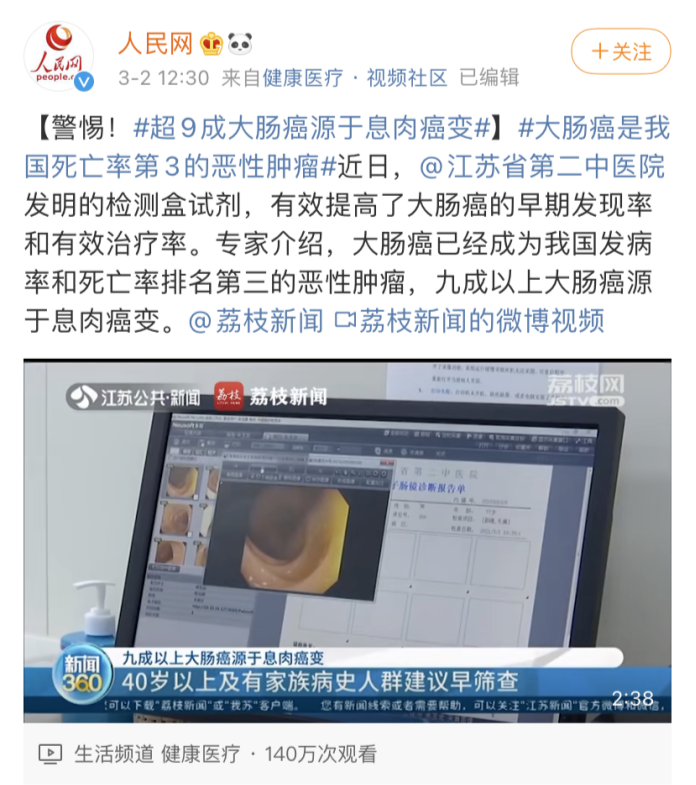
图片来源:新浪微博
3
控制癌症发病率的关键在于病因预防,同时也要关注癌前病变发布的“预警”。结直肠癌是胃肠道中常见的癌症,早期症状不明显,随着癌肿瘤的增大而表现排便习惯改变、便血、腹泻与便秘交替、局部腹痛等症状,晚期则出现贫血、体重减轻等全身症状。
根据国家癌症中心等机构发布的《2015年中国分地区恶性肿瘤发病和死亡分析》统计数据:2015年中国新发结直肠癌38.8万例,位居所有恶性肿瘤新发第三位;2015年中国因结直肠癌死亡18.7万例,位居所有恶性肿瘤死亡第五位。
结直肠癌从腺瘤性息肉发展到恶性病灶有一个较长的过程,大致会经过增生性腺瘤→管状腺瘤→绒毛状腺瘤→早期癌→浸润癌的过程,从第一步到最后一步约需发展十年。
而这段时间,就是我们阻断结直肠癌的“黄金十年”。
4
早期肠癌出血比较隐匿,粪便外观无异常改变,肉眼和显微镜下均不能证实出血。所以需要借助便隐血、肠镜等检查发现。
根据2015年《中华预防医学杂志》发表的“北京市人群大肠癌筛查成本分析”的统计表明,以肠癌为例,在医院发现并确诊的Ⅰ期肠癌患者比例只有13%左右,而无症状人群通过体检进行预防性筛查,Ⅰ期肠癌患者超过七成。
但是,体检中心能提供的便隐血检测,很多人因当天没有便意以及依从性不够,往往会选择放弃。根据爱康集团2020年便隐血检测的统计数据,肛门、直肠指诊数据显示,放弃便潜血的人占比65%,肛门指检因为姿势尴尬以及不适或恐惧等原因,37%的人也选择了拒检。
事实上,中国60%以上的肠癌都是直肠癌,位于结直肠的末端,医生用手指去触诊,有机会摸到一半的病变。肠镜是肠癌早筛的金标准,不过,由于医疗资源有限,很难在体检场景进行大规模的开展。
在这种情况下,爱康一直在为用户寻找一些依从性更好、准确、适宜推广的肠癌早期筛查方式。
为此爱康集团引入了多靶点粪便FIT-DNA联合检测技术常卫清®,居家检测,无创无痛,方便快捷。
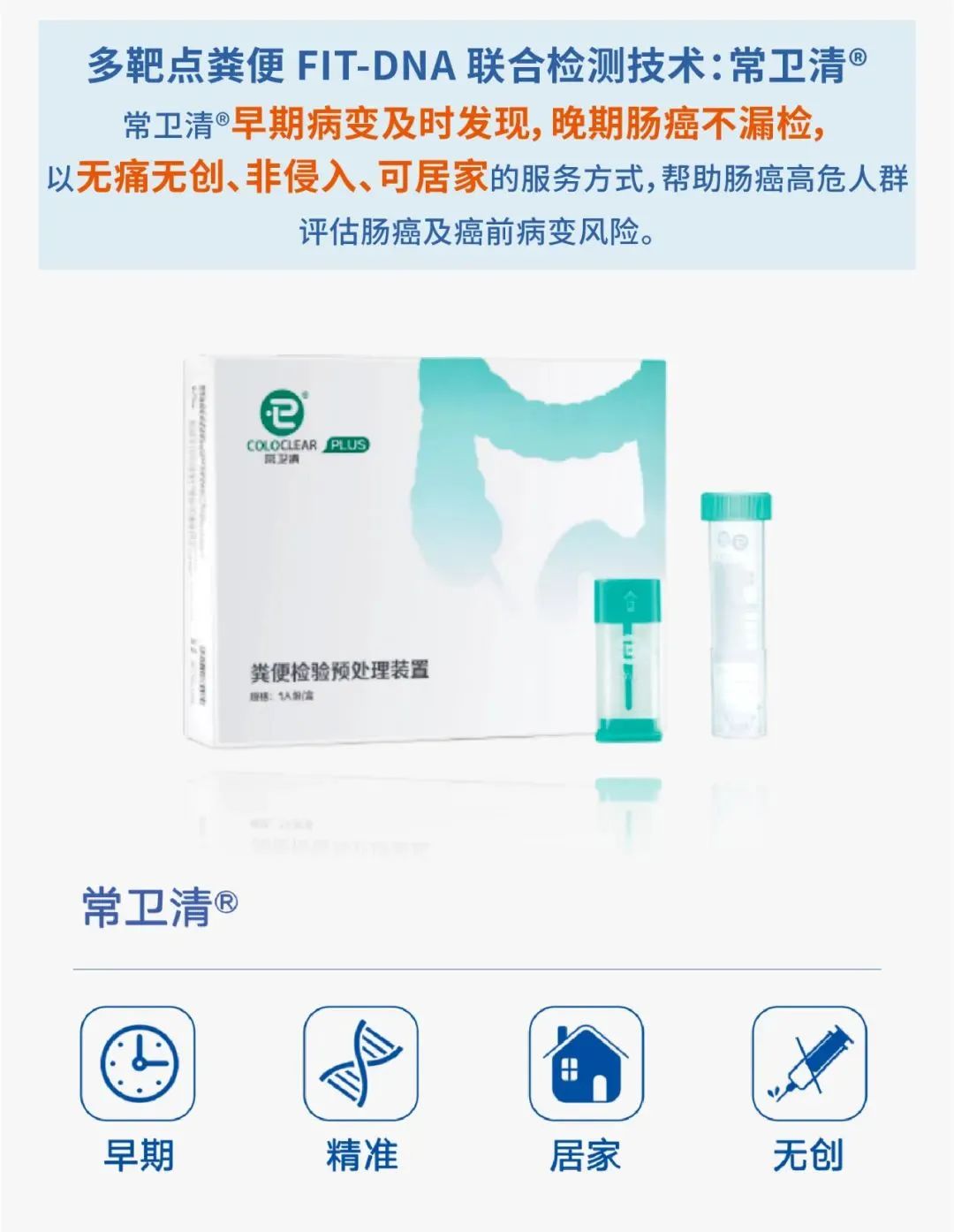
这种检测方式跟以往相比是革命性的,因为人体每天会有部分肠壁细胞自然脱落,在有癌症或癌前病变的结直肠中,异常细胞会伴随正常细胞进入肠中,跟着粪便排出体外,通过对粪便样本中肠癌相关基因突变、甲基化状态和是否存在血红蛋白的检测,再利用专业的算法给出阳性和阴性的判断,用户可以知道自己的肠道是否存在风险。
常卫清®肠癌筛查阴性预测值达99.6%。它是一种无创、无痛、非侵入并且居家操作的基因检测技术。通过分析粪便中的遗传物质(粪便DNA),常卫清可发现直径1cm以上进展期腺瘤(癌前病变)和早期肠癌病灶,及时根治。
价值1996元,
粉丝福利价只要998元!

已同步到看一看
写下你的想法